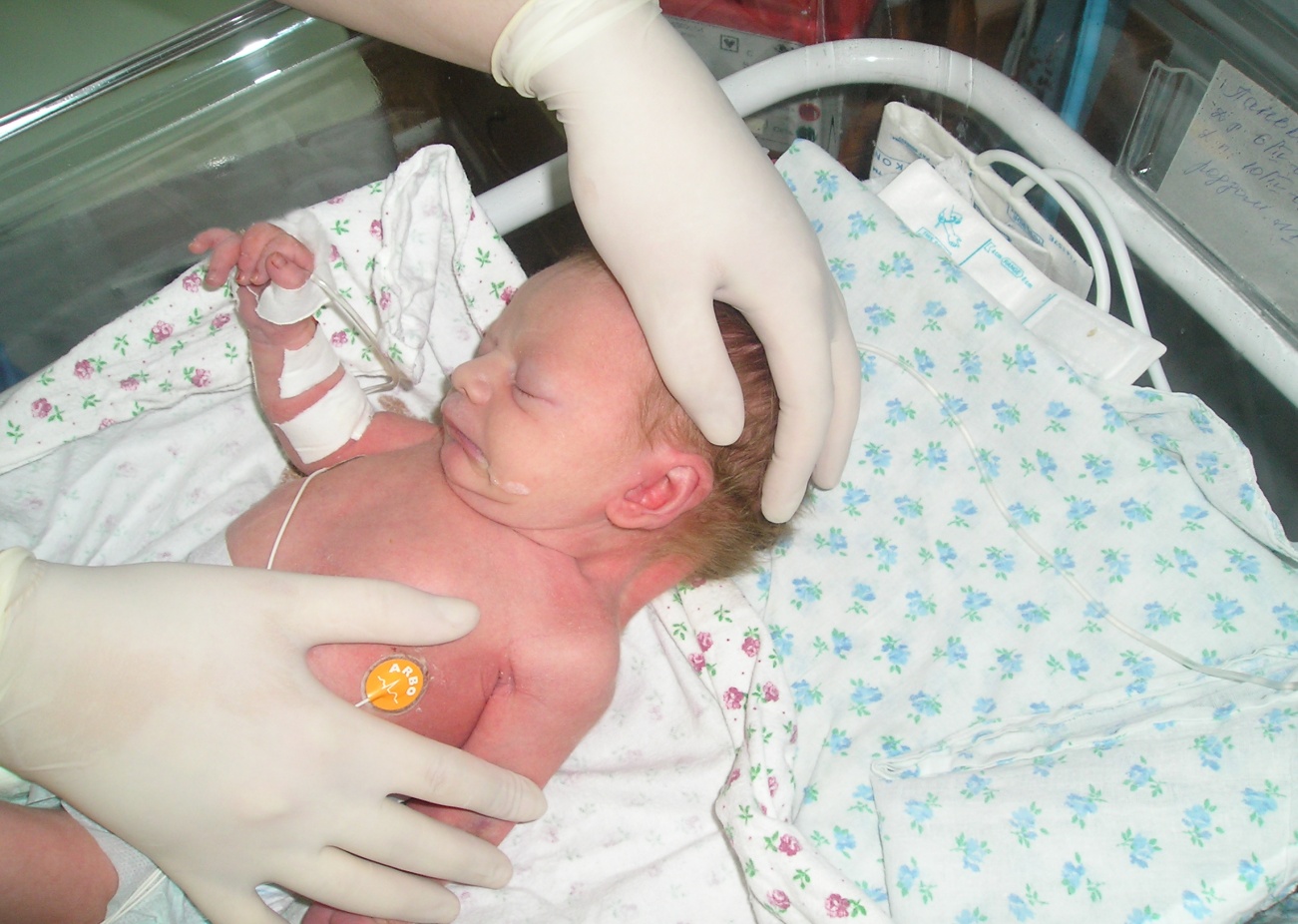
Общие сведения о болезни
Располагаются на поверхности эритроцитов и агглютинины — это белки-антигены двух разновидностей А и В. В кровяной плазме присутствуют к каждой из них антитела, имеющие название агглютинины альфа и бета. Соответственно они будут являться анти-А и анти-В. Исходя из разных комбинаций таких элементов по системе АВ0, выделяют четыре группы:
- 0 (1) — нет никакого из вида белков.
- А (2) — присутствуют антитела к В, а также содержится белок типа А.
- В (3) — антитела к А имеются, но присутствует белок В.
- АВ (4) — нет антител, но в наличии имеются оба белка.
Присутствуют и иные антигены на эритроцитарной оболочке. Самым значимым считается антиген D. При его отсутствии принято считать, что резус-фактор у человека отрицательный, а если он присутствует, то положительный.
В период вынашивания малыша резус-фактор и группа крови играют большую роль. Если наблюдается конфликт крови у плода с материнской, то это чревато склеиванием (агглютинацией), а также дальнейшим разрушением красных клеток — гемолитической болезнью плода и новорождённого. Обнаружить ее можно у 0,6% детей.
Если не проводить своевременную адекватную терапию, то могут быть самые тяжёлые последствия.
Гемолитическая болезнь плода и новорождённых представляет собой серьёзное состояние, которое возникает в результате несовместимости крови матери и плода. Врачи подчеркивают, что данное заболевание может привести к разрушению эритроцитов плода, что в свою очередь вызывает анемию, желтуху и даже сердечную недостаточность. В тяжёлых случаях возможны осложнения, такие как отёк плода и внутриутробная смерть.
Специалисты отмечают, что ранняя диагностика и мониторинг состояния матери и плода позволяют значительно снизить риски. Важно, чтобы беременные женщины проходили регулярные обследования и тесты на определение группы крови и резус-фактора. В случае выявления риска развития ГБН, врачи могут предложить различные методы лечения, включая интраутробные переливания крови. Таким образом, своевременное вмешательство может спасти жизнь как матери, так и ребёнку.

Причины возникновения
Причин гемолитической болезни новорождённых немного. Она всего одна — конфликт крови плода с материнской. Возникновение подобного конфликта может быть провоцировано следующими условиями и факторами:
- Кровь беременной группы 0 (1), а плода В (3) или же А (2).
- Женщина имеет отрицательный резус-фактор, в то время как у плода, которого она вынашивает, резус-фактор положительный.
- Конфликт по иным антигенам.
Статистика показала, что в основном ГБН у новорождённых происходит по причине резус-конфликта. Среди специалистов ходит мнение, что чаще можно встретить конфликт из-за АВ0-системы. Вот только диагностируют такой конфликт не во всех случаях из-за лёгкого протекания патологического процесса.
Резус-конфликт может спровоцировать ГБН новорождённого только тогда, когда наблюдается повышенная чувствительность материнского организма — сенсибилизация. Провоцирующими факторами являются:
- В любом возрасте женщине с отрицательным показателем резус-фактора была перелита кровь с положительным показателем.
- Предыдущие беременности (выкидыши и аборты после 6 недель). После каждых следующих рождений малыша увеличивается риск возникновения болезни. Особенно это может наблюдаться тогда, когда было вмешательство хирургическое или же отслойка плаценты.
В случае ГБН с несовместимостью по кровяной группе в обычной жизни наблюдается сенсибилизация организма: при инфекционных заболеваниях, в период вакцинации, при употреблении определённой группы продуктов питания.
Имеется ещё один фактор, который может повысить риск развития патологии: барьерные защитные функции плаценты были нарушены из-за вредных привычек женщины, а также из-за неправильного несбалансированного питания либо же по причине наличия хронических болезней.
Патогенез заболевания
Связан он с тем, что иммунитет беременной воспринимает эритроциты её плода как агенты чужеродного происхождения. Вследствие этого происходит выработка антител для того, чтобы их уничтожить. Если у матери отрицательный резус-фактор, то эритроциты могут переходить в материнскую кровь с отрицательным показателем.
Как ответ на это, происходит выработка антирезус-антител. Через плаценту эти антитела проходят в кровь плода и связываются с рецепторами, которые расположены на поверхности эритроцитов. После этого происходит их уничтожение. В этой ситуации у плода значительно уменьшается количество гемоглобина, а также увеличивается уровень билирубина (непрямого). Вследствие этого может развиться гипербилирубинемия или уменьшение уровня гемоглобина (анемия).
Непрямым билирубином называют жёлчный пигмент, который обладает токсичным воздействием на все органы человека. В случае повышенной концентрации он может проникнуть сквозь барьер между нервной системой и кровеносной. При этом происходит повреждение мозговых клеток, что вызывает ядерную желтуху. Риск мозгового поражения при ГБН может возрастать в таких ситуациях:
- Ацидоз — кислотность крови существенно увеличенная.
- Гипоксия — недостаточное количество кислорода.
- Гипогликемия — глюкозный дефицит.
- Уменьшение альбуминового уровня. Это белок, который имеет свойство связывать и обезвреживать билирубин.
При наличии непрямого билирубина происходит повреждение клеток печени. В итоге происходит повышение концентрации обезвреженного билирубина. Если наблюдается плохое развитие жёлчных протоков у детей, происходит плохое его выведение, а также застой жёлчи в организме и развитие гепатита.
По причине выраженной анемии могут появляться очаги внекостномозгового кровотечения в печени, селезёнке. Как результат, происходит увеличение этих органов и возникновение незрелых эритроцитов.
Гемолитическая болезнь плода и новорождённых (ГБН) вызывает серьезные опасения у врачей и родителей. Многие люди отмечают, что основная опасность заключается в разрушении эритроцитов, что приводит к анемии и желтухе у новорождённых. Это состояние может вызвать серьезные осложнения, такие как сердечная недостаточность и отеки. Родители часто делятся своими переживаниями о необходимости ранней диагностики и мониторинга состояния малыша. Важно, чтобы будущие мамы проходили регулярные обследования, особенно если в их семье были случаи ГБН. Врачи подчеркивают, что своевременное вмешательство и лечение могут значительно снизить риски и улучшить прогноз для новорождённых.

Симптомы протекания заболевания
У каждого заболевания имеются свои симптомы протекания. Форма ГБН может быть:
- Отёчная — 2%.
- Анемическая — 10%.
- Желтушная — 88%.
У желтушной формы свои проявления. Она имеет такие признаки:
- Уменьшение мышечного тонуса, рефлексов и вялость ребёнка.
- Увеличение его печени, селезёнки.
- Возникновение анемии — понижение уровня гемоглобина.
- Желтуха. В этой ситуации цвет слизистых оболочек и кожного покрова изменяется вследствие повышенного уровня билирубина.
В том случае, когда происходит резус-конфликт, желтуха появляется на 3 сутки после рождения. Постепенно цвет кожи будет изменяться от апельсинового до светло-лимонного.
Развитие ядерной гемолитической желтухи может развиваться на 4 сутки в том случае, когда билирубиновый показатель в крови больше 300 мкмоль/л. Она поражает подкорковые ядра мозга. Ядерная желтуха может быть охарактеризована следующими стадиями:
- Интоксикация.
- Ядровое поражение.
- Ложное благополучие.
- Осложнения.
У новорождённого на 7 сутки могут появиться симптомы холестаза. Главными из них являются: увеличение уровня прямого билирубина, моча становится намного темнее, оттенок кожного покрова меняется на грязно-зеленоватый, а также обесцвечивание кала. Когда наблюдается анемическая форма, могут иметь место такие проявления:
- Нормальный билирубиновый уровень или незначительное его увеличение.
- Гепатоспленомегалия.
- Бледность кожи.
- Уменьшение гемоглобинного показателя.
При развитии такой болезни общее состояние малыша практически не меняется.
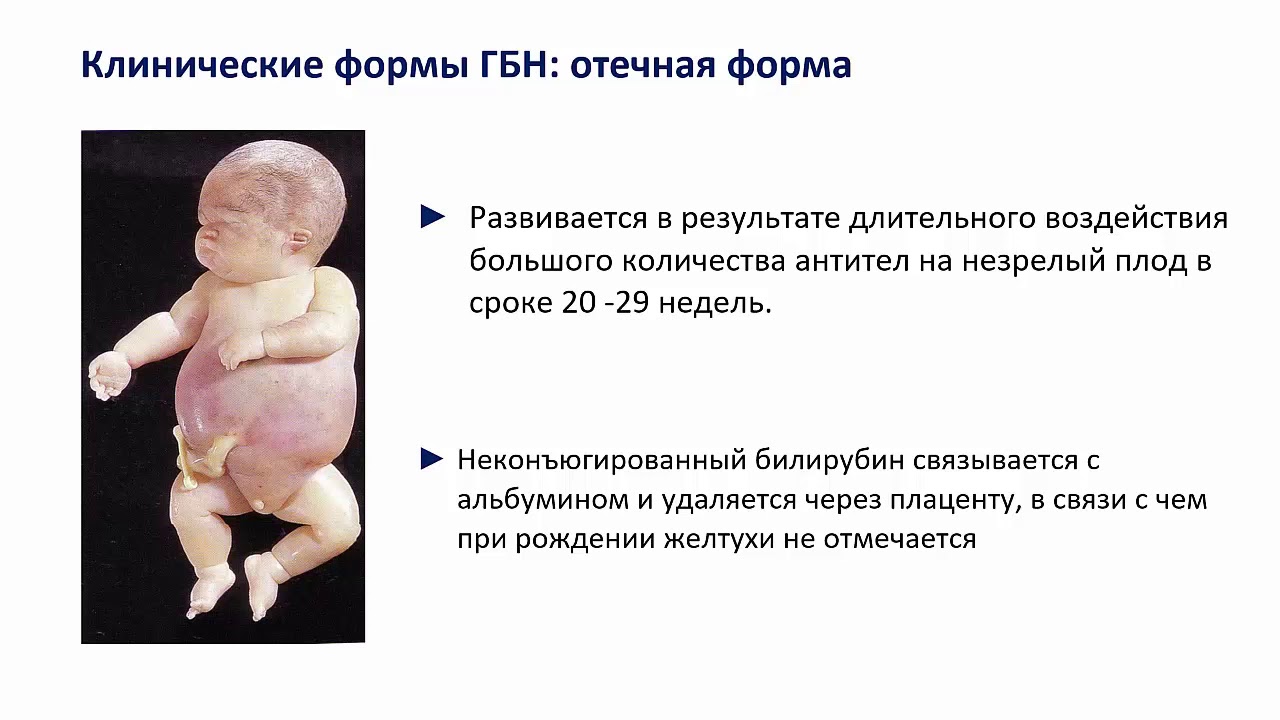
Наиболее тяжёлой формой гемолитической болезни является внутриутробная водянка (отёчная форма). Её признаками являются:
- Тяжёлая форма анемии.
- Расстройства в дыхательных органах.
- Приглушение сердечных тонов.
- Мышечная вялость.
- Сильно увеличенные органы и живот.
- Сильная отёчность и бледность кожного покрова.
При отёчной гемолитической болезни последствия у новорождённых могут быть плачевными: могут быть выкидыши, дети могут родиться мёртвыми или умереть после родов.
Необходимая терапия
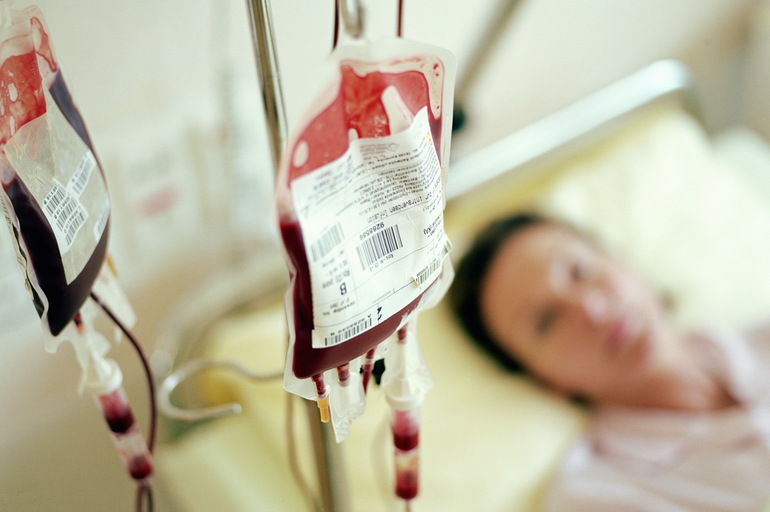
Тяжёлые формы в пренатальный период могут лечиться с помощью заменного переливания крови. Оно происходит так: отбирается небольшой объём крови плода, и вливается донорская кровь. Благодаря этой процедуре, можно удалить материнские антитела, а также ненужный билирубин. При этом потери эритроцитов восполнятся. На сегодняшний день для этой процедуры применяется масса эритроцитарная, соединённая с плазмой ранее замороженной. А также возможно переливание эритроцитарной массы малышу. Для детей, рождённых в срок, показания к заменному переливанию следующие:
- Уровень гемоглобина менее 100г/л.
- В крови пуповинной билирубин более ммоль/л. Увеличение этого количества каждый час примерно на 6−10 единиц. В крови периферической пигмент составляет 340 мкмоль/л.
Бывают такие ситуации, когда проводить процедуру необходимо каждые 12 часов. Но есть и иные способы, которыми лечится эта болезнь:
- Введение глюкокортикоидов.
- Выведение части плазмы вместе с имеющимися антителами. Такой процесс называется плазмаферезом.
- Фильтрация крови при помощи сорбентов, которые способствуют её очищению от токсинов, — гемосорбция.
Средние и более лёгкие формы можно лечить фототерапией и медикаментами. Используются такие препараты:
- Очистительные клизмы и необходимые сорбенты.
- Переливание эритроцитарной массы в организме малыша.
- При сгущении жёлчи применяются желчегонные вещества.
- Витамины групп В, а также С и Е.
- Индукторы для ферментов печёночного происхождения.
- Внутривенное введение глюкозы, а также препараты белкового типа.
Фототерапией называют облучение детского тела флуоресцентной синей либо белой лампой. Благодаря подобной манипуляции, находящийся в кожном покрове непрямой билирубин окисляется, а потом выводится из организма.
Прогноз и методы профилактики
Последствия напрямую зависят от формы заболевания. Если она тяжёлая, то ребёнок может погибнуть на последних месяцах вынашивания либо же в первую неделю жизни. В случае развития билирубиновой энцефалотерапии могут быть следующие осложнения:
- Задержка и отставание в развитии.
- Слепота малыша и его глухота.
- Церебральный паралич.
В старшем возрасте могут развиваться аллергические реакции, неадекватный ответ на прививки, а также может быть повышенная склонность к развитию болезней. А вот в подростковом возрасте может наблюдаться тревожность, наличие апатии и понижение работоспособности.
Профилактические меры направляются на предупреждение сенсибилизации беременной. Главные меры в этом случае следующие: недопущение проведения абортов, своевременное переливание крови, учитывая резус. После появления первенца женщине на протяжении 24 часов после родов вводят препарат с наличием иммуноглобулина анти-D. С его помощью из крови матери быстро происходит выведение эритроцитов ребёнка. При этом в следующие вынашивания детей антитела не образуются. Эффективность процедуры может быть снижена, если доза недостаточная или же была введена поздно.
Вопрос-ответ
Что такое гемолитическая болезнь плода и новорождённых?
Гемолитическая болезнь плода и новорождённых (ГБН) — это состояние, при котором иммунная система матери вырабатывает антитела против эритроцитов плода или новорождённого, что приводит к разрушению этих клеток и, как следствие, к анемии, желтухе и другим осложнениям.
Какие симптомы могут указывать на гемолитическую болезнь у новорождённого?
Симптомы ГБН могут включать желтуху (пожелтение кожи и слизистых), бледность, повышенную утомляемость, затрудненное дыхание и увеличение печени или селезёнки. Важно обратиться к врачу при первых признаках, чтобы предотвратить серьёзные осложнения.
Как лечится гемолитическая болезнь плода и новорождённых?
Лечение ГБН может включать фототерапию для снижения уровня билирубина, переливание крови для замещения повреждённых эритроцитов и, в некоторых случаях, медикаментозную терапию. Важно, чтобы лечение проводилось под наблюдением специалистов в медицинском учреждении.
Советы
СОВЕТ №1
Обязательно проходите регулярные обследования во время беременности. Это поможет выявить возможные риски гемолитической болезни плода на ранних стадиях и позволит врачам принять необходимые меры для минимизации осложнений.
СОВЕТ №2
Проконсультируйтесь с генетиком или акушером-гинекологом, если у вас в семье были случаи гемолитической болезни. Это поможет оценить вероятность возникновения заболевания у вашего ребенка и подготовиться к возможным последствиям.
СОВЕТ №3
Обратите внимание на симптомы, которые могут указывать на гемолитическую болезнь у новорожденного, такие как желтуха, бледность кожи или затрудненное дыхание. При их появлении немедленно обращайтесь к врачу для диагностики и лечения.
СОВЕТ №4
Изучите информацию о вакцинации против резус-иммуноглобулина. Это может помочь предотвратить развитие гемолитической болезни у будущих детей, если у вас резус-отрицательная кровь и партнер резус-положительный.












 — Бесплатные Сайты и CRM.
— Бесплатные Сайты и CRM.